



































































































Es la técnica que consiste en la colocación de una bata y guantes estériles por parte del personal del equipo quirúrgico estéril que participará en una cirugía dentro del campo operatorio.

Existen dos técnicas para realizar el vestido de bata y el calzado de guantes:
a) Técnica autónoma: Utilizada por lo general por la enfermera instrumentista, quien es la primera persona del equipo quirúrgico estéril que se prepara para la cirugía.
b) Técnica asistida: Mediante la cual la enfermera instrumentista asiste al personal integrante del equipo quirúrgico estéril a colocarse la bata y los guantes estériles.
La importancia de realizar un correcto vestido del equipo quirúrgico con la ropa estéril es evitar la contaminación durante el acto quirúrgico y prevenir así las infecciones. Por ello, se debe tener en cuenta que un área no estéril contamina una estéril, que las batas están estériles por delante desde la línea axilar hasta la cintura, y las mangas hasta 3 cm por arriba del codo y evitar en todo momento la contaminación del campo operatorio.


Material y Equipo:
-Batas quirúrgicas estériles.
-Guantes estériles desechables del numero correspondiente.
TÈCNICA AUTÒNOMA DE VESTIDO DE BATA:

1._Una vez realizado el lavado y secado de las manos, se procede a tomar la bata con movimiento firme directamente del bulto estéril, teniendo precaución de hacerlo de la parte de arriba y al centro, se deberá levantar en sentido vertical.

2._Desdoble la bata tomándola de las sisas, sin sacudirla, teniendo precaución de que la costura del marsupial quede hacia el pecho de la instrumentista.

3._Localiza la entrada de las mangas y desliza simultáneamente los brazos dentro de las mismas, sin sacar las manos de los puños de la bata, teniendo cuidado de no contaminarse.
La bata se utiliza para impedir la contaminación del uniforme de trabajo y/o para evitar la transmisión de gérmenes desde la ropa de trabajo al paciente. Debe ser amplia y cubrir hasta debajo de las rodillas. Los puños son elásticos, por delante es lisa y por detrás se sujeta mediante unas cintas. Ahora son casi todas las que se utilizan de papel (desechables), aunque antes se utilizaban también de tela reutilizables después de su esterilización. Si se emplea la bata para el aislamiento de un paciente se debe usar una en cada entrada a la habitación y desecharla al salir de ella.
TÈCNICA CERRADA DE
CALZADO DE GUANTES AUTÒNOMA:

1._Tome la guantera (con las manos aún dentro de la bata) y deposítela sobre la superficie estéril de la mesa auxiliar para posteriormente abrir la guantera.

2._ Coloque la cara palmar del guante encima y frente a la palma de la mano, quedando el guante en relación con la mano, palma con palma, pulgar con pulgar, pero los dedos del guante en dirección contraria a los dedos de la mano, es decir, dirigidos hacia la persona.
3._Con el dedo pulgar e índice de una mano, toma el doblez que se presenta del guante en la parte que quedó dirigida hacia la palma, sujetándolo firmemente y teniendo como barrera la manga de la bata.

4._Con el pulgar e índice de la otra mano, tome firmemente el doblez que se presenta del guante en la parte superior, lo levanta, lo gira hacia sí mismo, y cubre con el puño del guante el puño de la bata.
5._Deslice la mano dentro del guante sin soltar con la otra mano el puño que está sujetándose.
6._ Repita la misma maniobra con la mano contraria.
7._Una vez calzados los guantes ajusta los dedos y el puño de los guantes.

CALZADO DE GUANTES (TÈCNICA ABIERTA):
Este método se emplea cuando sólo se requiere la cobertura de las manos (por ejemplo en la cateterización urinaria, biopsia de médula ósea, preparación estéril del paciente) o durante la cirugía cuando un guante se contamina y debe ser sustituido.

*Si en el proceso del colocado de guantes estos quedan mal puestos, deben ser ajustados una vez que ambas manos estén enguantadas. “Recuerde que ahora sus manos con guantes se encuentran estériles por lo tanto usted no debe tocar ningún objeto que no se encuentre estéril”
Recuerde:
*El uso de guantes no sustituye a la limpieza de las manos por fricción o lavado. *Se debe utilizar guantes siempre que se prevea el contacto con sangre u otros materiales potencialmente infecciosos, mucosas o piel no intacta. *Quitarse los guantes tras haber atendido a un paciente. *No usar el mismo par para atender a más de un paciente.
Otros aspectos de la higiene de las manos:
-No usar uñas artificiales ni extensiones de uñas cuando se tenga contacto directo con pacientes.
-Mantener las uñas naturales cortas (puntas de menos de 0,5 cm de largo).
TÈCNICA ASISTIDA DE VESTIDO DE BATA:

1._Una vez vestida la enfermera instrumentista con bata y guantes estériles, procederá a tomar una bata del bulto de ropa estéril y extenderá suavemente con el marsupial viendo hacia ella.
3._Introduce las manos a nivel de la costura de los hombros de la bata procurando que queden bien cubiertas con un doblez y enseguida procede a presentarla al cirujano con los orificios de la bata viendo hacia él.

4._El cirujano cuidadosamente deberá introducir sus manos y brazos; una vez que la enfermera instrumentista le coloca la bata hasta el nivel de los hombros, esta deberá proceder a deslizar sus manos hacia el exterior del doblez que las protege para sacarlas, procurando no tocar el cuerpo del médico para no contaminarse.
5._La enfermera circulante deberá tirar por la parte posterior de la bata para terminar de colocársela al cirujano y anudar las cintas de la espalda, acomodándole cuidadosamente el resto de la bata.

6._El cirujano le proporciona a la enfermera circulante el extremo distal de la parte anexa de la bata, gira medio círculo para que le sea regresado el extremo de la bata y pueda anudarlo con la cinta que tiene su bata al nivel del marsupial.
TÈCNICA ASISTIDA DE CALZADO DE GUANTES :
1._De acuerdo con el número de guantes solicitado por el cirujano, la enfermera quirúrgica tomará el guante izquierdo, lo extenderá y verificará que no tenga algún orificio, auxiliándose del aire que tiene en su interior y apretándolo ligeramente.

2._Toma el guante realizando un doblez, con las dos manos lo abre y lo presenta al cirujano con la palma del guante dirigida hacia él y con los dedos viendo hacia abajo.
3._El cirujano introduce la mano firmemente dirigiendo los dedos directamente a los dedos del guante, al mismo tiempo que la enfermera quirúrgica lo desliza hacia arriba cubriendo los puños de la bata del cirujano.
4._Procediendo de igual forma se realiza en la mano contraria.
Medidas de control y seguridad:
*Conservar siempre las manos enguantadas al nivel de la cintura.
*Mantener las uñas cortas, limpias y sin esmalte.
*En caso de contaminación de algún área realizar de inmediato la corrección necesaria.
*Las manos estériles no deben de tocar superficies no estériles.
La higiene de manos es la medida primaria para reducir infecciones que aunque es una acción simple, la falta de cumplimiento de la misma por parte de los profesionales de la salud es un problema mundial. El lavado de manos con agua y jabón es una de las maneras más efectivas y económicas para prevenir enfermedades infecciosas, las cuales son la principal causa de mortalidad infantil y puede ser la clave de supervivencia de millones de personas, especialmente para los grupos de edad más vulnerables, como los grupos de las edades extremas de la vida. El lavado de manos tiene como fin eliminar de manera mecánica la flora transitoria arrastrándola con agua y jabón, así como disminuir en lo posible la concentración de la flora residente con el uso de antisépticos.

Efectivamente, las manos del personal de salud son el principal vehículo de contaminación exógena de las infecciones nosocomiales, relacionado incluso con la dispersión de gérmenes multirresistentes, por tanto la higiene de las manos se constituye en una de las prácticas de antisepsia más importantes.
Los antecedentes del lavado de manos se remonta a Ignaz Semmelweis, quien se preocupó por la alta tasa de mortalidad entre las parturientas por fiebre puerperal. Semmelweis encontró que en el hospital vienés donde trabajaba, la maternidad estaba dividida en dos pabellones, los cuales estaban a cargo de dos médicos diferentes. En el primer pabellón, las mujeres embarazadas eran asistidas por médicos y estudiantes de medicina, mientras que en el segundo, los partos eran atendidos por las tradicionales matronas. Semmelweis observó que la tasa de mortalidad era muy baja en el segundo pabellón. Al estudiar el fenómeno del porqué habían diferencias en las tasas de mortandad en los dos pabellones, logró comprobar que las muertes aumentaban en el segundo pabellón debido a que tanto él, como los médicos y estudiantes no limpiaban el instrumental después de tratar a cada paciente y tampoco se lavaban las manos, a diferencia de la práctica ancestral de las matronas, que era mucho más higiénica, lo que evitaba que las madres no sucumbieran a las infecciones del postparto. A partir de dicha conclusión, Semmelweis fue quien estableció como una de las prácticas esenciales de la medicina moderna la “esterilización”
A partir de estos hallazgos y de la instauración del lavado de manos con una solución de cloruro de calcio, redujo las muertes hasta en un 12%. Inicialmente se empleaban soluciones alcalinas y agua pura, sin embargo, en los siglos XVI y XVII apareció el jabón y muchos problemas desaparecieron debido a que en el uso de un antiséptico alcalino no importa si le añaden o no sustancias antimicrobianas. Éste penetra profundamente en los poros de la piel, donde “anidan” los microbios y protege la superficie de ésta.
De acuerdo con estudios realizados uno de cada diez pacientes hospitalizados desarrolla una infección causada por algún microorganismo que habita en las manos, en las superficies de la habitación o en los dispositivos de asistencia y a pesar de la insistencia en realizar el lavado de manos siguen existiendo “enfermedades de las manos sucias”. Por esto es importante que el personal de salud tome en cuenta los cinco momentos en el que se debe llevar a cabo la higiene de manos:

De esta manera, la higiene de las manos cumple con dos propósitos fundamentales: el de proteger al paciente y al trabajador de salud. Es por estas razones que se debe hacer en dos momentos: antes y después de la atención.
La indicación de antes, está presente en los momentos uno y dos, esto es cuando hay un riesgo de transmisión de microorganismos al paciente, por lo que se protege específicamente al paciente. La indicación de después, se debe dar en los momentos tres, cuatro y cinco, ya que es cuando hay riesgo de transmisión de microorganismos al trabajador de la salud o al medio asistencial; con esta medida se protege tanto al trabajador como el ambiente hospitalario.
El 15 de octubre, Día Mundial del lavado de Manos, es una celebración que se realiza desde el 2008, el cual fue elegido por la Asamblea General de las Naciones Unidas para ser el Año Internacional del Saneamiento. La finalidad de este día es la de fomentar la cultura del lavado de manos con jabón y hacer públicos sus beneficios.
Entre los beneficios del lavado de mano se encuentran:
LOS PASOS PARA UNA TÈCNICA CORRECTA DE LAVADO DE MANOS SEGÙN LA OMS SON:


Las áreas de quirófanos se distribuyen en áreas de restricción o de protección con fines de control bacteriológico, tiene por objeto el establecimiento de barreras al acceso de fuentes de contaminación bacteriana a la sala de operaciones debido a la importancia de la esterilidad de esta. En México la distinción de estas áreas se realiza por colores:

ZONA NEGRA
Funciona como frontera entre las instalaciones del hospital y el área de quirófanos, es una zona amortiguadora de protección y acceso en la que se supervisan las condiciones en que ingresan los pacientes. En esta zona el personal se baña y cambia de ropa, y cumple todo el trabajo administrativo y logístico relacionado con la cirugía, por lo tanto, aquí convergen todos los recursos humanos y materiales que se han de ocupar en la sala de operaciones como las oficinas del quirófano, los baños del personal, los sanitarios y los accesos a los servicios auxiliares.

ZONA GRIS
También llamada zona limpia, se caracteriza por tener áreas de circulación amplias por las que se pueden desplazar camillas, camas, equipos médico-quirúrgicos y personal vestido de forma reglamentaria. Aquí se encuentran las instalaciones para lavado quirúrgico de manos y antebrazos, una central de equipos, cuarto de anestesia, sala de recuperación y cuarto séptico, cercano a las trampas de equipos están instalados los lavabos de instrumentos.

Tiene comunicaciones controladas con cada una de las áreas de servicios auxiliares, es decir, se comunica con el área negra por medio de:

De los vestidores comprendidos en la zona negra se pasa a la gris sobre una barrera o trampa, que tiene la utilidad de recordar a las personas que ingresan la exigencia de cubrir el calzado con botas y vestir el pijama quirúrgico reglamentario.

Los pacientes ingresan y salen de las salas de operaciones por una “trampa de camilla”. Esta consiste en cambiar la porción superior de la camilla o parihuela a otra estructura rodante para camillas que solo circula en la zona gris.

Son ventanas de doble puerta corrediza por las que ingresan y salen los materiales que se han se ocupar o que se desechan para evitar su circulación libre del aire o de otras zonas del hospital.
ZONA BLANCA
Esta se refiere a la sala de operaciones que se encuentra en el área estéril, también llamada quirófano. Anteriormente estuvieron acondicionadas de manera que las intervenciones fueron presenciadas por las personas que no formaban parte del equipo quirúrgico a través de un cancel o domo de cristal, a lo que se le llamaba quiroscopio. Actualmente éste desapareció y fue sustituido por circuitos cerrados de televisión.

Las características de esta zona son:
Tamaño: Generalmente, la forma cuadrangular es la mas cómoda y comprende un área de 38 m2, sin embargo, algunos quirófanos necesitan tener mayores dimensiones (49 m2) considerando que las áreas mayores de 60 m2 dejan de ser funcionales.
Puertas: Deben ser lisas, de tipo vaivén o corredizas externas, provistas de una ventanilla y medir 1.5 m de ancho como mínimo (para permitir el paso de la camilla), que eliminen toda corriente de aire.
Paredes y techo: Deben ser lisos, se construyen con material duro, no poroso, resistente al fuego, impermeables, resistente a las manchas y grietas y de fácil limpieza. La pintura deberá ser sin brillo, de color claro, mate (colores no fatigantes para la vista) y absorbentes del sonido. La altura de las paredes deberá ser de 3.3 m y estas no deberán tener ventanas, repisas o salientes en los que pudiera acumularse el polvo, sus bordes deberán ser redondos. En las salas destinadas al uso de procedimientos radiológicos o con emisión de radiaciones se exige poner recubrimiento reglamentario con plomo.
Piso: Debe ser resistente al agua, lisos y conductores moderados de electricidad para evitar acumulación de cargas electroestáticas en los muebles y personas que puedan provocar chispas.
Ventilación: El aire debe estar a concentraciones bajas de partículas de materiales y bacterias. Se ha comprobado que en las operaciones que se hacen bajo la protección de flujo laminar con aire ultrafiltrado las cuentas bacterianas del aire descienden de manera importante cuando se comparan con las salas de operaciones en las que no se tiene esta instalación. Se aceptan como reglas generales que los sistemas de cambio de aire filtrado produzcan una presión ligeramente superior en el interior del área quirúrgica con el objeto de evitar que los polvos sean introducidos al abrir las puertas; que el cambio del aire se efectúe hasta 22 veces por hora y algunas veces menos para evitar turbulencias, que el aire que ingresa sea pasado por filtros o por ultrafiltración.
Control de temperatura y humedad: Los sistemas de renovación de aire están adaptados para proporcionar temperatura y humedad constantes que se regulan a 20°C con un 50% de humedad.
Iluminación: Debe proporcionar al cirujano una visión clara del campo quirúrgico, esta puede ser flexible y ajustable. Proviene de lamparas instaladas en el techo del área quirúrgica, con lo cual se persigue que tengan una intensidad parecida a la del luz de día sin proyectar sombras. Este efecto se consigue instalando luz de gas neón blanca en plafones equipados con difusores de prisma; la intensidad luminosa debe ser de 100 a 200 bujías. Existen también unidades accesorias: son las lamparas de luz fría que se fijan a la frente del cirujano y producen haces luminosos ajustables en su intensidad.
Electricidad: Tiene instalaciones de energía eléctrica domestica de bajo voltaje y energía trifásica para conexión de equipos electrodomésticos que se usan para fines de diagnostico y tratamiento, equipado con sistema de tierra equipotencial.
Gases medicinales intubados: Las salas de operaciones y de servicios auxiliares son servidas y están conectadas a fuentes centrales de gases que se utilizan en esta zona. En las paredes se instalan las tomas (bayoneta) para conectar los equipos, cada una de las tomas está marcada con el nombre y símbolo del gas que suministra y además tiene el color convencional que lo distingue para evitar equivocaciones. Una de las tomas suministra aire a presión superior a la atmosférica y otra tiene oxigeno al 100%, también se suministra vacío o succión y otros gases como oxido nitrosos y dióxido de carbono diluido.
Intercomunicación y automatización: Se refiere a las instalaciones para la comunicación con equipos de audiovideo bidireccional, que permite tener acceso en el curso de la intervención a los resultados de laboratorio, imágenes de estudios histopatológicos y radiológicos necesarios.

Mobiliario y aparatos: En cuanto al mobiliario éste debe ser adecuado (incluyendo mesa de operaciones, mesa auxiliar o de riñón, mesa de Pasteur, mesa de Mayo, tripié o trípode, reloj de pared, bancos de reposo, cubetas de patada, contenedores de manipulación de residuos tóxicos o infecciosos y estos deberán cumplir con lo que se establece en la NORMA Oficial Mexicana NOM-087-ECOL-SSA1-2002.).

También es indispensable que se cuente con múltiples aparatos como el negatoscopio, monitor de signos vitales y carro rojo. El carro rojo o de paro cardio-respiratorio es una unidad constituida por un mueble con ruedas para desplazar, con espacio suficiente para colocar un desfibrilador portátil. Contiene gavetas de depósitos múltiples para fármacos y un espacio más para guardar accesorios, debe contar con el siguiente equipo (según la NORMA Oficial Mexicana NOM-027-SSA3-2013, Regulación de los servicios de salud).

Utilización de ropa quirúrgica (incluyendo cubre boca y guantes).
Instrumental quirúrgico

El lavado de manos y antebrazos tiene como fin eliminar de manera mecánica la flora transitoria arrastrándola con agua y jabón, así como disminuir en lo posible la concentración de la flora residente con el uso de antisépticos débiles. Su historia proviene de Semmelweiss quien aportó el principal antecedente a mediados del siglo XIX al demostrar que si el tocólogo que atendía el parto se lavaba las manos y las sumergía en agua de Javel (solución de hipoclorito de sodio) disminuía la frecuencia de la fiebre puerperal en las pacientes de la clínica de Viena.

Hoy se sabe que esto es debido a que los estratos inferiores de la piel están en constante multiplicación y que en dichas capas habitan bacterias que son flora residente normal. El desprendimiento de la flora junto con la piel que se descama (aumentada por las secreciones de las glándulas) y la presencia de transpiración son las que generan una fuente de infección.
El lavado de manos quirúrgico se define como un frote enérgico de toda la superficie de las manos hasta los codos con una solución antimicrobiana, seguido del enjuague al chorro de agua. Se realiza antes de un procedimiento que involucra manipular material estéril que penetre en los tejidos, sistema vascular y cavidades normalmente estériles.
En el lavado de manos quirúrgico influyen diversos factores, entre ellos el tiempo de lavado, el cual influye en los resultados de arrastre mecánico, sin embargo, los antisépticos que se adicionan reducen el tiempo y lo hacen mas efectivo. Por ello se emplea el uso de jabones medicados con hexaclorofeno y de clorhexidina, cuyo efecto es acumulativo y duradero sobre la flora de la piel. También es recomendable utilizar yodòforos adicionados a los jabones.
REQUERIMENTOS:

Los lavabos de cirugía se encuentran en el área del gris, cercano a las puertas de las salas de operaciones, se prefiere que éstos sean individuales, amplios y con profundidad suficiente para que no salpique el agua. El agua del lavabo de manos llega por surtidores que tienen presión y temperaturas regulables; dichos surtidores se accionan de manera electrónica con fotoceldas o por dispositivos mecánicos que se manejan con las rodillas para no tener que cerrar el flujo de agua con las manos después de lavadas.

Una jabonera también accionada con pedales o de manera electrónica surte el jabón adicionado con antisépticos. Es común que frente al lavabo se encuentre un espejo grande, que sirve para verificar las condiciones de presentación y detalles del lavado.

Este procedimiento generalmente se realiza con cepillos estériles reusables; aunque la mayoría prefiere los empaquetados en forma individual, o que vienen empacados y estériles de fabrica. Tienen una combinación de cepillo y esponja inmersos en antiséptico y detergente.
Jabòn lìquido:
-Centro quirúrgico: Clorhexidina al 4%.
-Servicios asistenciales: Clorhexidina al 2%.
-Áreas críticas: UCI, sala de inmunodeprimidos, tópico y urgencias.
-Para procedimientos invasivos: Clorhexidina al 4%.
-Áreas no críticas: Jabón con triclosán al 2%.
TÈCNICA DE LAVADO DE MANOS:
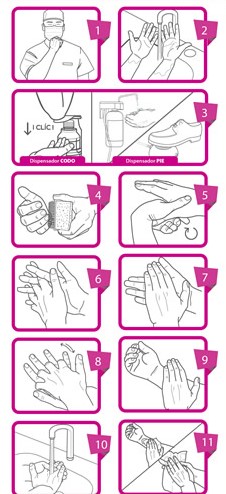
Cada escuela quirúrgica tiene su propia tecnica de lavado, pero predominan dos metodos:
El primero se basa en la duracion del lavado de 5 a 10 minutos con jabón antiséptico y sin poner atención especial a la secuencia.
El otro es el tradicional en la Facultad de Medicina de la UNAM, el cual tiene una duración cercana a los 10 minutos y sigue una secuencia o un patrón anatómico que se señala a continuación:
1. Antes de iniciar el lavado es preciso verificar las condiciones de presentación:
a) El uso del pijama quirúrgico con la camisola bajo la cinta del pantalón.
b) Las botas bien sujetas.
c) Las uñas cortas.
d) El gorro y el cubrebocas bien colocados, y las cintas del cubrebocas no deben hacer presión sobre los pabellones auriculares.
e) Las gafas e indumentaria de protección deben estar bien ajustadas.
2. En el siguiente paso el clínico debe:
a) Abrir el paso del agua.
b) Regular la presión y temperatura deseadas.
c) Enjuagar las manos y antebrazos hasta 5 cm arriba del pliegue de los codos, aplicar jabonadura y lavar en forma corriente.
3. Bajo el chorro de agua debe limpiar las uñas y después enjuagarse con las manos hacia arriba para que el agua escurra hacia el codo flexionado.

4. Tomar el cepillo estéril de su paquete o del expedidor metálico e impregnarlo en la jabonadura; iniciar el cepillado de una de las extremidades superiores siguiendo la técnica “anatómica”. Según esta técnica, para impedir el olvido de alguna región, el cirujano debe cepillar las uñas, las cuatro caras de cada dedo y después los pliegues interdigitales. En seguida se continua con las cuatro caras de la mano; pasar al puño y ascender por el antebrazo hasta llegar 5 cm arriba del pliegue del codo.

En este primer tiempo comenzaremos frotando la palma de la mano izquierda con un cepillo y jabón antiséptico, con movimientos rotatorios (20 veces). Después hay que cepillar 20 veces los espacios interdigitales con movimientos que irán de arriba hacia abajo, continúe con el lecho ungueal, (limpiaremos el lecho ungueal de todos los dedos con ayuda de la púa, limpiando uno por uno) o limpiamos el lecho ungueal con el cepillo de púas suaves con movimientos de arriba hacia abajo juntando todos los dedos. Con la ayuda de un cepillo de púas limpiaremos las uñas y las yemas de los dedos. Seguidamente se cepillará el dorso de la mano izquierda con movimientos rotatorios (igual, 20 veces). De igual manera se tallan hacia afuera el dorso de los dedos 20 veces.

A continuación, divide el antebrazo en tres tercios imaginarios desde la muñeca al codo. Inicie el lavado del primer tercio con movimientos circulares y descendientes, y de igual manera se continuará con el segundo tercio y el tercero omitiendo el codo. Posteriormente hay que cepillar la zona por encima del codo, unos cinco centímetros por encima de este aproximadamente y por último concluir con el lavado del codo. Sin enjuagar el brazo enjabonado izquierdo (para que la solución antiséptica actúe), enjuagaremos el cepillo y el brazo derecho y seguiremos el mismo protocolo anterior, pero en el brazo derecho.

Ya que se terminó el primer tiempo en ambos brazos, enjuagar el primer brazo (brazo izquierdo) y el cepillo. Para enjuagar los brazos se coloca la mano a enjuagar debajo del grifo y dejamos que el agua corra hasta el codo, arrastrando el jabón con la ayuda del agua y se saca el brazo hacia afuera para no regresar y contaminar el lavado.

Se inicia el segundo tiempo del lavado, dejando la mano derecha que actúe el jabón y con ayuda de la mano derecha se lavará el brazo izquierdo. Se realiza el mismo procedimiento que en el primer tiempo del lavado quirúrgico de manos, respetando cada paso, pero en este caso solo cepillaremos hasta el tercio superior del antebrazo y los movimientos circulares de la palma y dorso de las manos serán 10 veces, los movimientos de adentro hacia afuera de los dedos y zonas interdigitales serán 10 veces. Se lava el cepillo y la mano derecha que había quedado con jabón del primer tiempo y procedemos a poner jabón al cepillo y lavar la mano derecha de igual forma que la mano izquierda en segundo tiempo.

Enjuagamos la mano y brazo izquierdo siempre hasta arriba de 5 cm del codo, de la misma manera que en primer tiempo, dejando la mano derecha con jabón del segundo tiempo y con ayuda de esta mano iniciaremos el tercer tiempo del lavado de manos en la mano izquierda.
En el tercer tiempo se realiza el mismo procedimiento que los tiempos anteriores, sólo que esta vez a 5 cm arriba de la muñeca, y todos los movimientos 10 veces. Terminando el lavado de tercer tiempo de la mano izquierda, se enjuaga el cepillo y se lava la mano derecha del segundo tiempo.
El cepillado se hace con golpes cortos y rápidos. Cuando el cepillo llega hasta el codo no regresa a la mano o al puño sin ser enjuagado. Durante todo el lavado y después del mismo se mantienen las manos más altas que los codos para hacer que el agua escurra dentro del lavamanos y para que la suciedad o la jabonadura no resbalen hacia los dedos y manos.

5. El cepillo se descarta dejándolo caer en el lavabo; no se debe depositar con la mano porque se podría tocar algún sitio sucio, o bien, al bajar la mano el agua podría regresar del codo a la mano.

6. Cuando se ha terminado el lavado, el cirujano debe mantener las manos a la altura del pecho y sin tocar el cuerpo, con los codos ligeramente flexionados. En esa actitud se pasa a la sala de operaciones cuidando siempre no tocar objeto alguno. Es necesario tener cuidado de abrir la puerta empujándola con el cuerpo.
TÉCNICA DE SECADO:
En algunos hospitales se tiene como norma no hacer maniobra de secado, sino aplicar alcohol en los antebrazos y en las manos con un dispositivo accionado por medio de un pedal para acelerar el proceso de evaporación del agua. Sin embargo, no se recomienda poner alcohol después del lavado con haxaclorofeno porque dicha sustancia inactiva al hexaclorofeno.

1. La primera persona del equipo en vestirse es quien toma la toalla estéril con la mano cuidando de no gotear agua sobre el paquete y se seca.
2. La persona que se seca toma la toalla por el otro extremo y la desdobla; a partir de este momento la toalla sólo hace contacto con las manos de la persona que la usa.
3. Con uno de los extremos se secan ambas manos, el puño y el antebrazo de un lado. El puño y el antebrazo del otro lado se secan con la parte no usada de la toalla.
4. Se desecha la toalla.
Otra posibilidad es el uso de dos lienzos desechables estériles: se toman los dos en una mano, se seca la mano y el antebrazo de un lado y enseguida se desecha el primer lienzo; con el segundo se hace la misma maniobra para secar el lado opuesto.
Las heridas son el resultado de una rotura de la superficie de la piel o interrupción de la continuidad de los tejidos blandos, causada por diversos factores como cortes, desgarros y aplastamientos de la piel. Aunque también pueden ser consecuencia del calor, del enfriamiento, de las corrientes eléctricas intensas, de la agresión química o la interrupción del aporte sanguíneo.
Las lesiones tisulares de la herida se reparan mediante el recambio del tejido lesionado. Si la pérdida de tejido es poco importante, suele bastar con aproximar los bordes de la herida, pero si la pérdida de tejido es considerable la curación se prolonga durante mucho más tiempo.

Es importante conocer ciertos detalles de las heridas, uno muy importante es la causa de esta, para establecer el tratamiento más adecuado y el tiempo previsto de cicatrización. También hay que saber cuánto tiempo ha transcurrido desde que se produjo la herida, para evitar complicaciones futuras.
Por ello es importante clasificar las heridas de acuerdo a múltiples características y para ello se han establecido las siguientes pautas de clasificación.
Según su agente causal

1. Heridas por instrumento punzocortante:
Éstas son causadas por un objeto de borde filoso como un cuchillo, o de extremidad aguda como un clavo o punzón. Las heridas cortantes habitualmente tienen bordes muy bien definidos, mientras que las que son causadas por objetos punzantes superficialmente pueden ser pequeñas, pero profundas e incluso pueden tener mayor profundidad que el largo del objeto causante, por efecto acordeón de la piel y los tejidos subyacentes en el momento de la penetración. Estas pueden darse de forma conjunta (punzocortantes) o de maneras separada (cortantes y punzantes).

2. Heridas por contusión:
Son ocasionadas cuando un objeto plano o de bordes redondeados golpea los tejidos blandos o cuando el cuerpo del individuo es proyectado con cierta velocidad sobre superficies planas que detienen de manera brusca su movimiento de aceleración. Por lo general se presenta hematoma en la piel y lesión de la misma, con bordes anfractuosos o incluso sin bordes, por lo que son difíciles de suturar.

3. Heridas por proyectil de arma de fuego:
Son ocasionadas por proyectiles acelerados por armas de fuego y difieren según las características del arma y de los propios proyectiles, los cuales pueden ser de alta velocidad y expansivos.

4. Heridas por machacamiento:
Resultan cuando los tejidos son comprimidos entre dos superficies. Hay daño a tejidos blandos y órganos internos, puede ocasionar una extremidad dolorosa, edematosa y deformada.

5. Heridas por laceración:
Estas heridas se producen cuando los tejidos son arrancados.

6. Heridas por mordedura:
Difieren en sus características y dependen de la especie animal que las produce. Entre las más comunes están las ocasionadas por otro humano, las cuales suelen inocularse con flora bacteriana múltiple; las mordeduras por caninos suelen recibir cuidado especial por la posible transmisión del virus rábico. Las mordeduras por animales venenosos producen agresiones biológicas complejas.
Según su profundidad
Su importancia incide en la profundidad de los tejidos lesionados y los órganos que interesan.

1. Excoriación:
Lesión superficial que afecta la epidermis y en general cicatriza regenerando en forma íntegra el epitelio, sin dejar huella visible.

2. Herida superficial:
Es aquella que involucra a la piel y al tejido adiposo hasta la aponeurosis.

3. Herida profunda:
Afecta los planos superficiales, la aponeurosis, el músculo y puede lesionar vasos, nervios y tendones.

4. Herida penetrante:
Herida que lesiona los planos superficiales y llega al interior de las grandes cavidades, se les llama penetrante al abdomen, penetrante al tórax y penetrante al cráneo. En ocasiones hay dobles penetrantes, por ejemplo, al tórax y al abdomen.
Según su estado bacteriológico

1. Herida tipo I: Herida limpia
Es la herida donde no hay contaminación exógena ni endógena, y en la que se supone que no habrá infección.

2. Herida tipo II: Herida limpia contaminada
Es una herida en la cual el cirujano sospecha que puede haber sufrido contaminación bacteriana, como donde hubo alguna violación de la técnica estéril del quirófano, o un tiempo quirúrgico controlado en que se debió abrir el tubo digestivo, la vía biliar o el aparato urinario, en los cuales se considera que se introdujeron gérmenes viables. En esta se hace la reconstrucción y el cierre de los planos anatómicos en forma directa, y las posibilidades de infección son de 1.5%.
3. Herida tipo III: Herida contaminada
En este tipo de heridas se produjo una contaminación evidente, pero no están inflamadas ni tienen material purulento. La reconstrucción se hace en forma parcial y hay grandes controversias acerca de la conveniencia o inconveniencia de instalar drenajes quirúrgicos en ellas.
Algunos ejemplos son las heridas como resultado de un traumatismo producido en la vía pública o en las intervenciones quirúrgicas donde ocurrió un derrame del contenido del tubo digestivo en la cavidad peritoneal, pero por ser recientes no tienen signos de infección activa.
4. Herida tipo IV: Herida sucia o infectada
Es la herida que tiene franca infección evolutiva, por ejemplo, las que son resultado de un traumatismo con más de 12 horas de haber sucedido, o la presencia de una fuente séptica muy bien identificada, como la perforación de una úlcera péptica o del apéndice ileocecal con peritonitis purulenta, un absceso que se drena o un segmento de intestino gangrenado. Por lo general no se suturan o sólo se unen de manera parcial para permitir la libre salida de los detritos y del material purulento, y se espera su cierre más tarde (de segunda intención).
La cicatrización es un proceso biológico mediante el cual los tejidos vivos reparan sus heridas por medio de reacciones e interacciones celulares, cuya proliferación y diferenciación esta mediada por citoquinas que son liberadas al medio extracelular. La cicatrización en cada tejido tiene características propias, pero todos los tejidos sanan por mecanismos similares que cursan por las fases de inflamación, migración celular, proliferación, depósito de matriz y remodelación. Por razones didácticas, el proceso se ha dividido en las siguientes fases, pero estas en realidad no tiene un orden cronológico, es decir, se sobrelapan y evolucionan al mismo tiempo.

Las protagonistas de esta fase son las plaquetas que se adhieren unas a otras para formar un tapón (coagulo). Durante el proceso las plaquetas liberan fibrinógeno, fibronectinas, trombospondina y factor de Von Willebrand, todos estos elementos intervienen en la adhesión de las plaquetas a la colágena que quedó expuesta en la herida. Además de participar en la formación del coágulo, las plaquetas producen prostaglandinas vasoconstrictoras, como el tromboxano, para favorecer la hemostasia. El fibrinógeno es convertido a fibrina por acción de la trombina que, a su vez, se deriva de la tromboplastina o factor III. La fibrina además de ser esencial en la formación del coágulo constituye el armazón o estroma en el que se apoyan las células que migrarán después a la herida durante la cicatrización.
Por otra parte, la producción fisiológica de prostaciclinas, de la cual se encargan las células endoteliales, inhibe la agregación de las plaquetas y funciona por lo general como un factor que modera la agregación plaquetaria y circunscribe la extensión del fenómeno protector sólo al sitio lesionado.
Esta fase de la curación se caracteriza por la formación de exudado y el enrojecimiento de la piel circundante, en esta se da la liberación de factores solubles quimiotácticos que contralan la permeabilidad de los vasos y otros que atraen o atrapan células. El principal actor es el factor de Hageman (factor XII) que genera bradiquinina y su vez origina la cascada de factores del complemento activadas por los anticuerpos IgM e IgG, una vez activada la fijación del complemento se produce la reacción inflamatoria por liberación de C5 y C9, que se combinan para producir una gran cantidad de complejos proteínicos que median la lisis de las células bacterianas. Posteriormente los factores de complemento hacen reconocibles a los invasores y ocurre la migración de elementos hemáticos con la liberación de citosinas y otros mediadores.
Los neutrófilos son las primeras células en llegar mediante la diapédesis, estos tienen la función de destruir y englobar a las bacterias, así como a las proteínas que se encuentran en la lesión.
En seguida, monocitos son atraídos por los mismos mediadores químicos que estimularon a los neutrófilos y después por quimiotácticos específicos que ayudan a que los monocitos sufran una transformación en su fenotipo para convertirse en macrófagos tisulares. Estos macrófagos también participan en la limpieza de la herida y junto con otros leucocitos fagocitan, digieren y destruyen organismos y proteínas resultado de la muerte tisular, al mismo tiempo que liberan intermediarios y enzimas
Después de concluir la limpieza adecuada de la herida, los macrófagos segregan mediadores para iniciar la reparación de la dermis. Los fibroblastos son los protagonistas, la duración de su actividad fibroblástica es variable, por lo común entre 1 y 2 semanas. Inicialmente ocurre la migración que se logra por la contracción de microfilamentos intracelulares y en seguida es estimulada la replicación de los fibroblastos por la hipoxia en el centro de las heridas.
Los fibroblastos producen grandes cantidades de proteínas, como colágenas, proteoglucanos y elastina, es a partir de estos que se forma el tejido conectivo fresco que rellena la brecha y recibe el nombre de tejido de granulación, además que se forman nuevos vasos sanguíneos (angiogénesis). Las células que intervienen en el proceso de angiogénesis son las endoteliales, y su actividad resulta de numerosos estímulos quimiotácticos entre los que la fibronectina, la heparina y los factores plaquetarios parecen desempeñar una función importante.
Con la finalidad de restaurar la función barrera de la piel, la epidermis tiene que ser reparada por proliferación de los queratinocitos.
A las 12 horas de perder contacto con sus homólogos vecinos, los queratinocitos de los bordes de la herida y de los folículos pilosos o de las glándulas sebáceas se aplanan, forman filamentos de actina en su citoplasma, emiten prolongaciones semejantes a seudópodos y emigran.
La mitosis tarda más en iniciar (de 48 a 72 horas después de la lesión), las células se multiplican y movilizan hasta que entran en contacto con otras células epiteliales, momento en el cual se inhiben. Entonces las células toman una apariencia similar a la que tuvieron en condiciones basales y, a medida que maduran, forman queratina.
Cuando las células epiteliales dejan de migrar se inicia la reconstrucción de la membrana basal, que consiste en la formación de un gran número de complejos de adhesión ligados a la red colágena, formando hemidesmosomas y depositando los componentes proteínicos como la colágena IV y la laminina V, más adelante se secreta colágena VII, que fija las estructuras fibrilares.
En esta fase el estímulo angiógeno disminuye y se inicia un periodo en el que la herida madura, disminuyendo la hiperemia y su vascularidad, reorganizando el tejido fibroso neoformado.
Las macromoléculas dérmicas como la fibronectina, el ácido hialurónico, los proteoglucanos y la colágena funcionan como andamio para la migración celular y soporte de los tejidos.
La colágena que más se deposita es del tipo III y, durante un año o más, la dermis en la herida regresa a un fenotipo más estable que consiste en colágena tipo I.
La remodelación representa un equilibrio entre síntesis y degradación, que se efectúa por medio de enzimas entre las que destacan la hialuronidasa, los activadores del plasminógeno, las colagenasas y las elastasas.
El proceso de cicatrización suele llevarse a cabo sin interrupciones, pero también puede suceder que la evolución resulte modificada debido a imperfecciones, por lo tanto se ha usado la siguiente clasificación para establecer tipos de cicatrización:




Como en todos los procesos regulados en forma dinámica, podrá suceder que algunos de los mecanismos evolucionen de tal manera que se logre un resultado que sobrepase lo esperado, pero por otro lado puede suceder que por interferencia en cualquier nivel del proceso normal se presente una falla en la cicatrización, produciendo una cicatrización anormal, entre ellas se encuentran:






Esta es tu primera entrada. Haz clic en el enlace «Editar» para modificarla o eliminarla, o bien crea una entrada. Si lo prefieres, puedes utilizar esta entrada para contar a los lectores por qué has empezado este blog y qué tienes previsto hacer con él. Si necesitas ayuda, contacta con los simpáticos miembros de los foros de ayuda.